Inhaltsverzeichnis
Risikofaktoren
Einer der signifikantesten Risikofaktoren stellt das weibliche Geschlecht dar. Obwohl auch Männer erkranken können, sind fast alle Betroffenen Frauen. Darüber hinaus steigt das Erkrankungsrisiko der Frau mit dem Alter an, bis es ab etwa 75 Jahren wieder leicht abnimmt.
Oft ist das Wachstum von Brustkrebs hormonabhängig, sodass sich weibliche Geschlechtshormone auf den bösartigen Tumor auswirken. Das Erkrankungsrisiko ist umso höher, je länger die Frau dem hormonellen (Monats-)Zyklus von Östrogen und Progesteron ausgesetzt ist bzw. war. Wer also bereits sehr früh seine erste Periode (ab etwa 10-12 Jahren) hatte und erst relativ spät in die Wechseljahre (über Mitte 50) kam, hatte mehr Zyklen und damit hormonelle Schwankungen und ist dadurch gefährdeter.
Auch die Einnahme hormonbasierter oraler Kontrazeptiva (die “Pille”) ist mit einem leicht erhöhten Risiko verbunden, vor allem bei längerer Einnahme und in jungem Alter. Präparate zur Hormonersatztherapie in den Wechseljahren wirken sich stärker auf das Brustkrebsrisiko aus, insbesondere bei mehrjähriger Einnahme und in Kombination von Östrogen und Gestagen. Schwangerschaft und Stillzeit können das Risiko hingegen senken: Je öfter eine Frau schwanger war und je länger sie ihre Kinder gestillt hat, desto besser. Schwangerschaften über 30 erhöhen das Risiko wiederum.
Auch der Lebensstil kann zum Risikofaktor für Brustkrebs werden. Übergewicht geht mit einer übermäßigen Fettmasse einher. Dort werden ebenfalls Hormone produziert, was insbesondere in den Wechseljahren zu einer Risikosteigerung führt. Auch Bewegungsmangel, Diabetes, Rauchen und Alkoholkonsum können als Risikofaktoren gewertet werden. Hinsichtlich der Ernährung spielt vor allem die Fettzufuhr eine Rolle: Tierische Fette führen zu einem Anstieg des Östrogenspiegels, womit ein erhöhtes Brustkrebsrisiko verknüpft ist. Ionisierende Strahlung (Strahlentherapie im Brustkorbbereich, radioaktive und Röntgenstrahlung etc.) stellt vor allem in Kindheit und Jugend einen Risikofaktor für die spätere Karzinomentwicklung dar. Eine erbliche Veranlagung von Brustkrebs ist ebenfalls möglich.
Symptome
Bei Brustkrebs zeigen sich vor allem in frühen Stadien meist nur lokale Symptome und Veränderungen der Brust, wohingegen Schmerzen fast keine Rolle spielen, solange der Tumor nicht gestreut hat. Allgemeine Symptome wie Müdigkeit, Leistungsabfall oder Gewichtsverlust treten auf. Wenn Frauen beispielsweise Knoten oder Verhärtungen des Brustgewebes oder der Achselhöhle, Veränderung von Brustform oder -größe, Einziehungen der Haut oder Brustwarze, Austritt von wässrigen oder blutigen Sekreten aus der Brustwarze feststellen, sollten sie ihren Frauenarzt aufsuchen. Auch eine veränderte Hautfarbe und -empfindlichkeit im Brustbereich, sowie Rötungen und Schuppungen sollten abgeklärt werden. Tumore können beim Heben der Arme beim Rechts-Links-Vergleich zu einer unterschiedlichen Bewegung der Brust führen oder sich durch vergrößerte Lymphknoten bemerkbar machen.
Es ist ratsam seine Brust regelmäßig abzutasten. Dabei liegt der optimale Zeitpunkt etwa 7 Tage nach dem 1. Tag der Periode, wenn das Gewebe hormonell bedingt noch weicher ist. Wichtig ist, bei den genannten Symptomen nicht in Panik zu geraten, da oft unbedenkliche Veränderungen dahinterstecken. Dein Gynäkologe kann Dich dazu beraten und bei Verdacht auf Wucherungen eine geeignete Diagnostik einleiten. Je früher Du Auffälligkeiten abklären lässt, desto eher kann eine unter Umständen ungünstige Diagnose therapiert und Heilungschancen verbessert werden. Sollten sich bereits Tumorzellen als Metastasen, also Tochtergeschwüre durch Streuung, abgesetzt haben, sind weitere Symptome je nach Absiedlungsort möglich. Typischerweise kommen solche Metastasen in regionalen Lymphknoten, Knochen, Lunge, Achselhöhle, Leber und Gehirn vor.
Diagnose
Zu Beginn der Diagnosestellung steht das Anamnesegespräch zur eigenen und familiären Krankengeschichte und vorhandenen Risikofaktoren mit dem Arzt. Anschließend folgt die körperliche Untersuchung durch Abtasten von Brust und benachbartem Gewebe und Lymphknoten und ein Ultraschall.
Bei Frauen ab 40 wird die Diagnostik durch eine Mammografie, die Röntgenuntersuchung der Brust, ergänzt, um Risikoläsionen, Krebsvorstufen und Tumore genauer beurteilen zu können. Bei jüngeren Frauen wird diese Methodik soweit möglich umgangen, um die Strahlenbelastung zu vermeiden und stattdessen vermehrt auf Ultraschalluntersuchungen zurückgegriffen. Zwischen 50 und 69 Jahren wird die Mammografie auch im Rahmen des präventiven Brustkrebsscreenings routinemäßig angewendet.
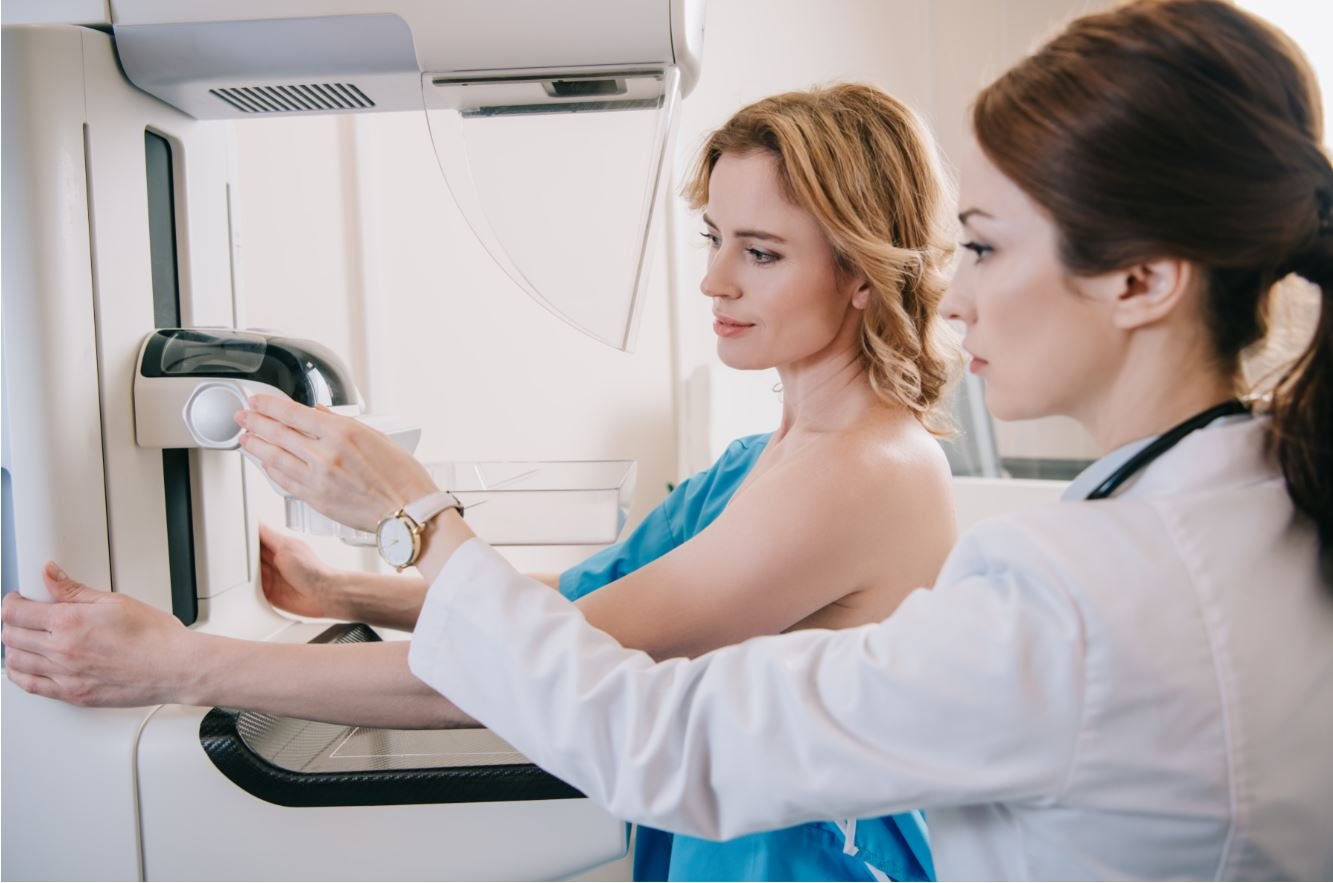 Im Rahmen der Diagnose kommt häufig eine Mammografie zum Einsatz / Lightfieldstudios
Im Rahmen der Diagnose kommt häufig eine Mammografie zum Einsatz / Lightfieldstudios
Zur Abklärung auffälliger Knoten wird eine Biopsie, also Gewebeprobe, vom verdächtigen Brustgewebe und/oder Lymphknoten entnommen und mikroskopisch unter anderem auf Bösartigkeit, Zelltyp und Tumorpathologie (Immunhistochemie) untersucht. Im Labor wird die Tumorpathologie genau unter die Lupe genommen. Anhand von Tumorgröße, regionalem Lymphknotenbefall und Fernmetastasen-Status wird das Mammakarzinom klassifiziert und daraus folgend in Stadien eingeteilt. Der Pathologe (der im Übrigen nicht dem Gerichtsmediziner aus dem Krimi gleichzusetzen ist) beschreibt außerdem den Grad der Zellentartung (Grading), bestimmt den Hormonrezeptor-Status, den sogenannten HER2-Rezeptor-Status und weitere mikroskopische Eigenschaften des Tumors. Diese Informationen sind für eine Brustkrebstherapie unerlässlich und für die Prognose wegweisend.
Exkurs: Tumorpathologie (Immunhistochemie)
- Hormonrezeptor-Status: Es gibt Östrogen- und Progesteronrezeptoren, über die ein Tumor verfügen kann. Wenn diese vorhanden sind, wächst er hormonabhängig und kann somit durch Hormonentzug therapiert werden
- HER2-Status: Wenn ein Tumor diesen Wachstumsfaktor-Rezeptor an seiner Zelloberfläche bildet, wächst er aggressiver, kann jedoch auch an dieser Stelle durch Blockade therapiert werden.
In seltenen Fälle kommt bei der Diagnostik eine Magnetresonanztomografie (MRT) zur Anwendung, um die Umgebungsverhältnisse eines Tumors zu beurteilen. Tumormarker spielen bei der Diagnose zu Brustkrebs keine Rolle, können aber für die Verlaufskontrolle und den Therapieerfolg nützlich sein. Im Fall einer gesicherten Brustkrebsdiagnose schließen sich weitere Untersuchungen an, um den Fernmetastasen-Status zu prüfen. Dazu zählen Ultraschall, Röntgen-Thorax, Computertomografie (CT) und Knochenszintigrafie.
Therapie
Je früher Brustkrebs erkannt wird, desto besser ist er therapierbar und desto höher sind die Heilungschancen. Man unterscheidet grundsätzlich kurative und palliative Therapie: Kurative Ansätze verfolgen das Ziel der Heilung, während im palliativen Setting tragbare Maßnahmen eingeleitet werden, um Beschwerden hinauszuzögern, die Lebensqualität zu verbessern und die verbleibende Lebenszeit zu verlängern.
Je nach vorliegendem Stadium und Allgemeinzustand des Patienten wird die Therapie individuell erstellt. Der Therapieplan umfasst in der Regel mehrere Bestandteile aus Operation, Chemotherapie, Bestrahlung, Hormontherapie und bestimmter zielgerichteter Therapie. Sogenannte adjuvante Therapien erfolgen nach einer anderen Methode (bspw. Chemotherapie nach einer Operation, um verbliebene Tumorzellen zu bekämpfen), wohingegen neoadjuvante Therapien vorgelagert sind (bspw. Chemotherapie vor einer Operation, um den Tumor vorab zu verkleinern). Bei dem wichtigen Therapiebaustein der Operation unterscheidet man die brusterhaltende Therapie und die Mastektomie (Entfernung der Brust). In beiden Fällen kann im Anschluss eine chirurgische Rekonstruktion der Brust mittels Implantaten oder körpereigenen Geweben angeschlossen werden. Parallel zur Operation an der Brust selbst werden auffällige Lymphknoten entfernt und bereits intraoperativ auf einen Krebsbefall untersucht. Sollte sich dieser Verdacht erhärten, werden weitere Lymphknoten entnommen. Wenn Karzinome sich nur an einer Stelle befinden und nicht zu groß sind, kann die Gewebe-sparende brusterhaltende Therapie angewandt werden, wobei im Anschluss eine adjuvante Bestrahlung folgen muss. Sollten Tumore multilokal oder zu groß sein, ist die komplette Brustamputation nötig.
Eine Bestrahlung kann sowohl bei Brusterhaltung als auch -amputation angeschlossen werden, um verbliebene Tumorzellen abzutöten. Dabei wird meist die Brust selbst und die Lymphknotenregionen der Achsel und des Schlüsselbeins bestrahlt. Relativ bald nach der Operation beginnt diese Therapieform und findet mehrmals pro Woche statt. Dauer und Dosis werden im Einzelfall beschlossen. Bestrahlung kann auch neoadjuvant vor einer Operation zur Tumorverkleinerung oder im palliativen Setting bei zu weit fortgeschrittenem Stadium erfolgen.
Darüber hinaus kann auch eine Chemotherapie adjuvant, neoadjuvant oder palliativ indiziert sein und umfasst eine über mehrere Monate andauernde Einnahme von Tabletten oder die Verabreichungen von Infusionen. Von diesem Therapiebaustein erhoffen sich Ärzte das Abtöten jeder noch so weit über Blut- und Lymphbahnen verstreuten Krebszelle, um einen Rückfall langfristig zu vermeiden. Chemotherapie wird in Zyklen umgesetzt, zwischen denen jeweils eine kurze Pause liegt, um den gesunden Körperzellen Zeit zur Erholung zu geben.
Da die Mehrheit aller Mammakarzinome hormonabhängig wächst und einen entsprechenden Rezeptor auf der Zelloberfläche ausgebildet hat, kann das Wachstum durch Hormonentzug per (Anti-)Hormontherapie gebremst werden. Dazu nehmen Betroffene für mehrere Jahre entsprechende Tabletten ein oder erhalten Injektionen. Je nach zuvor bestimmter Tumorpathologie (Immunhistochemie) kann eine zielgerichtete Therapie erfolgen. Diese Therapieform ist nur dann sinnvoll, wenn der jeweilige Tumor die entsprechende Zielstruktur überhaupt ausbildet. Wenn das der Fall ist, kann der Tumor sehr gezielt bekämpft werden. Oft erfolgt eine Kombination mit den bereits genannten Therapiebausteinen. Zusätzlich zur Haupttherapie werden oft unterstützende Behandlungen eingeleitet, die Begleiterscheinungen der Krebserkrankung, wie beispielsweise Osteoporose, behandeln. Betroffenen wird außerdem zur leichten bis moderaten körperlichen Betätigung geraten, soweit es ärztlich vertretbar ist. Eine gesunde, ausgewogene Ernährung mit allen wichtigen Vitaminen und Mineralstoffen ist ebenfalls wichtig. Um sowohl die Nebenwirkungen der Therapie gut zu überstehen, als auch das Rezidivrisiko zu reduzieren, sollte auf Normalgewicht geachtet werden.
Prognose und Nachsorge
Dank verbesserter Therapieoptionen und früherer Diagnosestellung aufgrund von Screeningmaßnahmen, stiegen die Heilungschancen bei Brustkrebs in den vergangen Jahren an, sodass etwa Dreiviertel aller Betroffenen die Erkrankung überstehen.
Die Prognose ist maßgeblich vom Stadium und der Tumorpathologie (Immunhistochemie) abhängig. Eine spezielle Nachsorge sollte für mindestens zehn Jahre erfolgen und umfasst neben regelmäßiger Anamnese, Beratung und körperlicher Untersuchung auch eine jährliche Mammografie und Ultraschall der Brust. Bei Auffälligkeiten werden weitere Untersuchungsmethoden angeschlossen.
Prävention
Ziel der Prävention ist die Vermeidung der Erkrankung bzw. deren Früherkennung. Dadurch ergeben sich höhere Therapieerfolge und bessere Heilungschancen. Meist sind dann auch die angewendeten Therapieformen weniger radial, was sich positiv auf die Lebensqualität auswirkt. Jede Frau sollte regelmäßig die eigene Brust abtasten. Die vom Arzt angewendeten Methoden umfassen das Abtasten, die Mammografie und den Ultraschall der Brust. Seltener wird ein MRT angewendet.
Aufgrund der gesetzlichen Brustkrebsvorsorge übernehmen die Krankenkassen je nach Alter verschiedene Vorsorgeuntersuchungen. Zwischen 30 und 39 Jahren wird der Frauenarzt die Brust einmal pro Jahr abtasten und bei Auffälligkeiten den Ultraschall zur weiteren Abklärung heranziehen. Auf eine Mammografie wird aufgrund des Alters möglichst verzichtet. Sollten sich ab 40 Jahren auffällige Tastbefunde ergeben, wird meist eine Mammografie angeschlossen, wobei auch Ultraschalluntersuchungen und ggf. ein MRT sinnvoll sein können. Frauen zwischen 50 und 69 Jahren erhalten im Rahmen der gesetzlichen Brustkrebsvorsorge alle zwei Jahre eine Einladung zum Mammografie-Screening per Post. Ab 70 Jahren wird wiederum das jährliche Abtasten und bei verdächtigem Befund eine Mammografie empfohlen.
Bei Frauen mit individuell erhöhtem Risiko - beispielsweise bei Mutation der BRCA-Gene oder Bestrahlung der Brustwand in Kindheit und Jugend - können diese Empfehlungen leicht abweichen. Das Abtasten und der Ultraschall können bereits ab 25 Jahren alle 6 Monate, die Mammografie ab 40 Jahren alle ein bis zwei Jahre bei höherem Risiko und das MRT ab 25 Jahren jährlich bei sehr hohem Risiko in Betracht gezogen werden. Der Facharzt wird im Einzelfall entscheiden.
Prävention beginnt auch beim eigenen Lebensstil. Achte auf ausreichende Bewegung, vermeide Übergewicht, ernähre Dich gesund und ausgewogen und verzichte auf Rauchen und Alkohol und soweit möglich auf eine Hormonzufuhr, beispielsweise durch die Pille.
 Ein gesunder Lebensstil senkt das Risiko einer Erkrankung / mimagephotography
Ein gesunder Lebensstil senkt das Risiko einer Erkrankung / mimagephotography
Durch diese Beachtung vermeidbarer Risikofaktoren, das regelmäßige Abtasten der Brust und der Wahrnehmung von Vorsorgeuntersuchungen, kann das Risiko einer Erkrankung erheblich gesenkt werden und macht einmal mehr die Bedeutung von Prävention deutlich.

